Home » Wissenswertes zum Vitamin D- Stoffwechsel

Foto von Vladislav Shevchenko auf Unsplash
Die orale Vitamin D Substitution gewinnt bei den Menschen immer mehr an Bedeutung. Kommt man nicht an die Sonne, dann muss man eine bestimmte Menge Vitamin D substituieren. Wir in unserem Breitengrad nehmen Vitamin D auch nur von März bis Oktober auf. In den anderen Monaten kann der Körper kein Vitamin D produzieren. Das heißt, man muss Vitamin D vor allem in diesen Vitamin D-armen Monaten oral substituieren um nicht in einen Mangelzustand zu rutschen. Soweit die Theorie.
Schauen wir uns mal den Vitamin D- Stoffwechsel an. Man sollte beachten, dass es sich bei Vitamin D nicht um ein Vitamin handelt, sondern um ein Prohormon. Man greift also durch Vitamin D-Gaben in das Hormonsystem ein.
Ist der Calcium- und Phosphatspiegel im Blut zu niedrig, wird in der Nebenschilddrüse das Parathormon ausgeschüttet.
Das Parathormon sorgt dafür, dass in der Niere die Vorstufe von Vitamin D (25 OH) in das aktive Vitamin D-Hormon (1,25 OH) umgewandelt wird. Im Anschluss sorgt das aktive Vitamin D-Hormon dafür, dass vermehrt Calcium und Phosphat im Darm resorbiert wird.
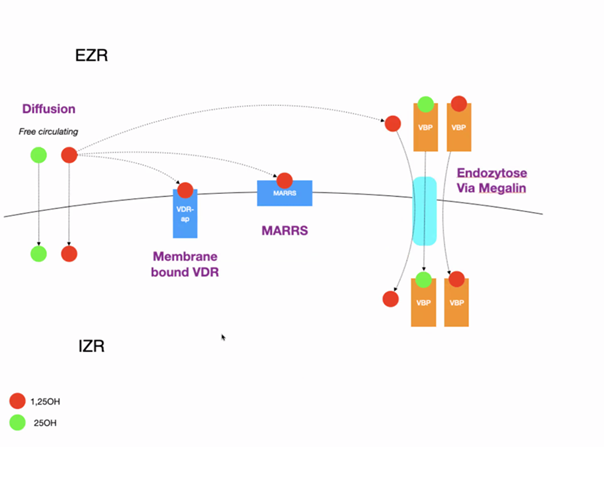
Grafik von Florian Schilling.
Wenn das 1,25 OH und das 25 OH Vitamin D an das Vitamin D-Bindeprotein gebunden wird, dann geht das gebundene Vitamin D über den Megalinrezeptor in die Zelle. Gene werden exprimiert. Ist es nicht gebunden ist, dann geht es gerne über den MARRS-Rezeptor in die Zelle und das führt dazu, dass vermehrt Calcium in die Zelle strömt. Das möchte man vermeiden, denn dieser Vorgang führt zu Entzündungen und wichtige Gene werden nicht aktiviert.
Beispiel: Strömt Calcium in eine Nervenzelle, dann kommt es zu einer Überregbarkeit in den Nervenzellen.
Ein Mensch hat ca. 23.000 Gene. Das Vitamin D exprimiert 900 Gene. Man geht, aber schon von bis zu 3000 Genen. Daran erkennt man die Wichtigkeit von Vitamin D.
Wenn man den Vitaminspiegel übers Blut testet, dann muss man unbedingt die Vitamin D-Ratio-Wert bestimmen lassen. Das ist das Verhältnis aus dem Vitamin D3 1,25 OH (Calcitriol) und dem Vitamin D3 25OH (Calcidiol).
Ist der Vitamin D- Ratio > 1,5, sollte man sich den Vitamin D-Stoffwechsel genauer anschauen. Eine gute Ratio ist <1.
Ist der Vitamin D-Ratio sogar > 3 darf man hier auf keinen Fall blind Vitamin D substituieren, da sonst die Entzündungsreaktionen im Körper aus dem Ruder laufen können.
Der 1,25 OH sollte auch nicht über 110 pmol/l (in pg/ml nicht über 46) sein. Denn, ab da wirkt es proinflammatorisch. Der 1,25 OH hat sich als sehr sensibler Entzündungsmarker herauskristallisiert.
Den ersten Blick sollte man also auf das 1,25 OH werfen. Ist der recht hoch, kann man schon von einem Entzündungsgeschehen ausgehen bzw. eine Vitamin D-Rezeptorblockade unterstellen.
Angenommen, man hat einen erniedrigten Vitamin D3 25 OH (viele Therapeuten schauen nur auf diesen Wert und verordnen dementsprechend Vitamin D) und einen erhöhten 1,25 OH, dann kann eine „normale“ Vitamin D Hochdosis Therapie kontraindiziert sein, denn das führt zu einer massiven Calciumeinfuhr in die Zelle.
Die Folge ist eine Entzündung, ein unkontrollierter Zelluntergang und Stickoxide werden freigesetzt.

Quelle: Biovis
Das hier ist ein gutes Beispiel dafür, warum man immer beide Vitamin D-Werte im Blick haben sollte. Man kann hier von einer Vitamin D-Rezeptorblockade ausgehen. Hier ist eine Vitamin D-Gabe kontraindiziert. Man muss hier erstmal dafür sorgen, dass das vorhandene Vitamin D auch in die Zelle kommt.
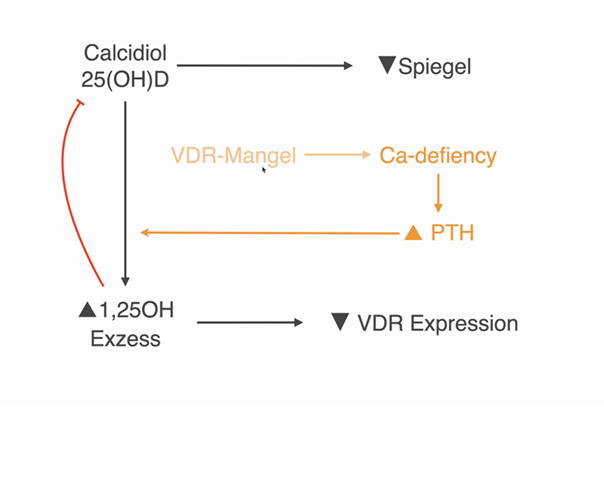
Grafik von Florian Schilling.
Wenn man exzessiv hohes 1,25 OH erreicht hemmt man sogar das 25 OH. Es kommt zu einer Hypocalcämie, dadurch wird noch mehr Parathormon freigesetzt und das sorgt dafür das 25 OH in 1,25 OH umgewandelt wird und das verschlimmert sogar noch den Exzess. Ein Teufelskreislauf. Und das kann im schlimmsten Fall zu einer Osteolyse führen, da vermehrt Calcium aus dem Knochen ausgebaut was zu einer Osteoporose führen kann. Also genau das Gegenteil von dem, was man eigentlich erreichen wollte.
Gründe für eine Vitamin D-Rezeptorblockade:
– Zinkmangel z.B. durch Quecksilberbelastung. Quecksilber verdrängt Zink.
– Polymorphismenm, SNP´s (erworbene und angeborene Genveränderungen)
– ROS
– Chronische Infektionen
– Chronische Entzündungen
– Vitamin D-Mangel
– Calcium-, Magnesium-Mangel
Eine unkontrollierte Vitamin D-Gabe kann auch PDH (Pyruvatdehydrogenase) erhöhen. Geht das PDH hoch, kann es zu einer Entkopplung der Glycolyse und dem Citratzyklus kommen. Man entkoppelt sozusagen den aeroben und anaeroben Stoffwechsel.
Zum Verständnis: Glucose wird zu Pyruvat aufgespalten und mithilfe der PDH zu Acetyl Coa umgewandelt, das dann in den Citratzyklus eingeschleust wird um ATP zu bauen. Findet nun so eine Entkopplung statt, wird das Pyruvat nicht zu Acetyl Coa umgebaut, sondern zu Lactat, was zu einer Vergärung führt.
Die Folge ist eine Mitochondriopathie, die man mit einer herkömmlichen Mitochondrien -Behandlung nicht mehr in den Griff bekommt.
Es ist also wichtig bei einer Vitamin D-Gabe darauf zu achten, dass genügend Vitamin D-Bindeproteine da sind und man nicht nur an Magnesium, Calcium, Bor und K2 denkt, sondern auch an Vitamin A, denn der Vitamin D-Rezeptor arbeitet nur mit einem gesättigten Retinol. Retinol ist gerne bei Vegatarier und Veganer Mangelware, da viele nicht aus ß-Carotin Vitamin A bilden können, wegen eines Polymorphismus BC01. Ich habe diesen sogar und ca. 40-60 Millionen weitere Deutsche auch 🙂

Aus einer Studie geht hervor, dass eine reine Erhöhung von 25OH nicht mit einem günstigeren klinischen Verlauf korreliert. Man findet bei chronischen kranken Menschen niedrige Vitamin D-Spiegel, aber eine Erhöhung des Vitamin D 25OH Spiegel führt nicht zu einer Besserung der Beschwerden, wenn man das 1,25OH nicht beachtet.
Reine Erhöhung von 25 OH korreliert nicht mit einem günstigeren klinischen Verlauf.